L’impiego delle radiazioni ionizzanti in ambito sanitario ha conosciuto una crescita costante negli ultimi decenni, sia in termini di numero di esami diagnostici sia, soprattutto, di procedure interventistiche guidate da imaging. L’espansione della radiologia interventistica, della cardiologia interventistica e delle procedure ibride ha determinato un incremento significativo dell’esposizione occupazionale degli operatori sanitari, in particolare in contesti in cui la fluoroscopia è utilizzata in modo prolungato o ripetuto. In questo scenario, la protezione radiologica non può più essere considerata un elemento accessorio o esclusivamente individuale, ma una componente strutturale della progettazione degli ambienti e dell’organizzazione dei processi clinici.
L’approccio tradizionale alla radioprotezione, storicamente basato sull’uso di dispositivi di protezione individuale, ha mostrato nel tempo limiti evidenti, soprattutto in termini ergonomici e di sostenibilità operativa. L’aumento della durata media delle procedure e la frequenza di esposizione hanno reso necessario un ripensamento complessivo delle strategie di protezione, orientandole verso soluzioni integrate e collettive.
Formazione by RIMSA
Sistemi di protezione
per radiologia
Sistemi di protezione radiologica a raggi X
Evoluzione tecnica, criteri di progetto e quadro regolatorio europeo
Evoluzione dell’esposizione radiologica in ambito sanitario
1
Dalla protezione individuale alla protezione collettiva
I dispositivi di protezione individuale, come grembiuli piombati, collari tiroidei e occhiali schermanti, rappresentano tuttora un elemento indispensabile della radioprotezione. Tuttavia, il loro utilizzo esclusivo comporta criticità ben documentate. L’elevato peso dei DPI piombati è associato a un aumento dell’incidenza di disturbi muscolo-scheletrici tra gli operatori, in particolare a carico della colonna vertebrale e delle articolazioni. Inoltre, la protezione offerta dai DPI è limitata alle aree corporee coperte e dipende in modo significativo dalla corretta vestizione e dal mantenimento della posizione durante la procedura.
Questi limiti hanno favorito un progressivo spostamento dell’attenzione verso sistemi di protezione collettiva, concepiti per ridurre l’esposizione alla sorgente prima che la radiazione raggiunga l’operatore. In questo contesto, i sistemi di protezione radiologica mobili assumono un ruolo centrale, consentendo di integrare la schermatura direttamente nell’ambiente di lavoro senza interferire in modo significativo con l’operatività clinica.
2
Sistemi di protezione radiologica mobili: principi e funzioni
I sistemi di protezione radiologica mobili sono progettati per creare una barriera schermante tra la sorgente di radiazioni e l’operatore, mantenendo al contempo visibilità e libertà di movimento. A differenza delle schermature fisse, questi dispositivi offrono flessibilità di posizionamento e adattabilità a layout di sala differenti, risultando particolarmente adatti ad ambienti multifunzionali come sale ibride, sale di radiologia interventistica e sale operatorie con imaging integrato.
Dal punto di vista tecnico, l’efficacia di un sistema mobile dipende da una combinazione di fattori: materiale schermante, spessore equivalente in piombo, geometria della barriera, altezza e stabilità della struttura. La progettazione deve tenere conto non solo dell’attenuazione delle radiazioni primarie e diffuse, ma anche delle modalità operative e delle posizioni assunte dagli operatori durante la procedura.
3
Materiali schermanti: acrilico, vetro e vetro piombato
Gli schermi radioprotettivi X-ray possono essere realizzati in diversi materiali, scelti in base al livello di protezione richiesto, alla trasparenza, alla resistenza meccanica e alla maneggevolezza.
L’acrilico schermante, eventualmente arricchito con piombo o altri elementi ad alto numero atomico, offre leggerezza e facilità di movimentazione, risultando adatto a contesti in cui è richiesta una protezione di base e una frequente movimentazione del dispositivo. Tuttavia, la durabilità e la qualità ottica dell’acrilico possono essere inferiori rispetto ad altre soluzioni, soprattutto nel lungo periodo.
Il vetro rappresenta un’alternativa con migliori caratteristiche di resistenza meccanica e qualità visiva. La sua capacità schermante rimane limitata se non combinato con materiali ad alto potere di attenuazione, ma risulta indicato per applicazioni in cui la robustezza e la qualità ottica sono prioritarie.
Il vetro piombato garantisce i più elevati livelli di protezione radiologica, combinando ottima trasparenza, durabilità e resistenza. La maggiore massa ne suggerisce l’uso in contesti ad alta esposizione e per dispositivi mobili progettati per un posizionamento stabile durante procedure prolungate, come schermi sospesi o integrati in sala operatoria.
Equivalenza in piombo e livelli di protezione
Il parametro di riferimento per la capacità schermante di un sistema di protezione radiologica è il piombo equivalente (mm Pb), che indica lo spessore di piombo necessario per garantire un’attenuazione delle radiazioni ionizzanti equivalente a quella del materiale considerato a una determinata energia. In ambito clinico, i valori più comunemente utilizzati per schermi mobili o sospesi variano da 0,5 mm Pb a 1,0 mm Pb, mentre valori superiori sono riservati a situazioni specifiche.
La scelta del livello di protezione deve basarsi su una valutazione del rischio radiologico specifica per l’ambiente e per le procedure svolte, considerando fattori quali il tipo di apparecchiatura, l’energia del fascio X-ray, la distanza dalla sorgente, la durata dell’esposizione e la geometria della sala. In questo senso, il piombo equivalente va interpretato come un parametro di progetto, non come un valore assoluto valido in ogni contesto. La misura del piombo equivalente deve essere effettuata secondo i requisiti della norma IEC 61331-1:2014.
Perché la legge di attenuazione è importante nella protezione radiologica
La riduzione dell’intensità di un fascio di raggi X quando attraversa un materiale schermante è descritta dalla legge di attenuazione esponenziale:
I(x)=I0*e−μx
- I0= intensità iniziale della radiazione
- I(x)= intensità dopo aver attraversato uno spessore
- μ= coefficiente di attenuazione lineare del materiale (dipende dal tipo di materiale e dall’energia della radiazione)
- x= spessore del mezzo attraversato
- e= numero di Nepero
Questa relazione è fondamentale perché evidenzia che la protezione radiologica non aumenta in modo lineare con lo spessore del materiale: ogni incremento di schermatura produce una riduzione progressiva dell’esposizione secondo una legge esponenziale.
Comprendere questo principio consente di progettare protezioni radiologiche efficaci e proporzionate al rischio, evitando sia schermature insufficienti, che espongono inutilmente operatori e pazienti, sia sovradimensionamenti che aumentano peso, ingombro e complessità senza reali benefici. La formula costituisce inoltre la base teorica per concetti applicativi come il piombo equivalente, lo strato di dimezzamento (HVL Spessore che dimezza l’intensità) e lo strato di riduzione a un decimo (TVL Spessore che riduce a 1/10 l’intensità), utilizzati nella valutazione pratica delle schermature. In questo senso, la legge di attenuazione rappresenta il collegamento diretto tra la fisica delle radiazioni e la progettazione concreta della sicurezza negli ambienti sanitari.
4
Integrazione dei sistemi di protezione radiologica nel layout e nei sistemi sospesi di sala
L’efficacia dei sistemi di protezione radiologica a raggi X non dipende esclusivamente dalle caratteristiche del materiale schermante o dal valore di equivalenza in piombo, ma in modo determinante dalla loro integrazione nel layout funzionale della sala e nei sistemi di supporto già presenti. In ambienti ad alta densità tecnologica, come sale operatorie con imaging integrato, sale ibride e sale di radiologia interventistica, la schermatura radiologica introduce carichi, volumi e vincoli di movimento che devono essere gestiti a livello progettuale, e non risolti come aggiunta successiva.
In questo contesto, la protezione radiologica deve essere considerata parte integrante dell’infrastruttura tecnologica della sala, al pari di lampade scialitiche, monitor, sistemi di imaging e altri dispositivi sospesi. Gli schermi radioprotettivi, realizzati in acrilico schermante, vetro o vetro piombato, non sono semplici elementi passivi, ma dispositivi che devono poter essere posizionati con precisione rispetto alla sorgente di radiazione e alla postura operativa dell’operatore. La possibilità di realizzare schermature con geometrie e dimensioni personalizzate consente di adattare la protezione al reale campo di esposizione, migliorando l’efficacia contro la radiazione diffusa e riducendo ingombri non necessari.
Dal punto di vista della tecnica ospedaliera, l’integrazione delle schermature su strutture a bracci articolati, singoli o multipli, rappresenta una soluzione coerente con i principi di ottimizzazione dello spazio e di sicurezza operativa. I sistemi sospesi a soffitto o a parete permettono di sostenere il peso dello schermo, garantendone il bilanciamento e la stabilità, e al contempo di assicurare un’ampia libertà di posizionamento. La possibilità di configurare sistemi con due schermi indipendenti risponde alle esigenze di procedure in cui più operatori sono esposti contemporaneamente alla radiazione diffusa, consentendo una protezione mirata senza interferire con il campo visivo o con i gesti clinici.
Un ulteriore elemento progettuale rilevante è l’integrazione della schermatura radiologica all’interno di sistemi sospesi multifunzione, condivisi con altri dispositivi medicali come lampade scialitiche, monitor, telecamere o accessori. Questa integrazione consente di ridurre l’ingombro a pavimento, semplificare la gestione dei flussi e migliorare l’ordine complessivo dell’ambiente di lavoro. In sale complesse, dove coesistono più apparecchiature e operatori, la riduzione delle interferenze fisiche tra dispositivi rappresenta un fattore critico per la sicurezza e l’efficienza operativa.
Le soluzioni mobili su ruote costituiscono una declinazione complementare di questo approccio integrato. Esse risultano particolarmente indicate in ambienti multifunzionali, in sale in cui non è possibile intervenire sulla struttura edilizia o in contesti in cui la configurazione della sala varia frequentemente. Anche in questi casi, la progettazione del sistema di supporto è determinante: stabilità, manovrabilità, possibilità di montare uno o più schermi e compatibilità con altri dispositivi presenti in sala influenzano direttamente l’effettivo utilizzo della protezione durante le procedure.
Nel loro insieme, queste soluzioni evidenziano come la transizione dalla protezione individuale alla protezione radiologica collettiva richieda un approccio ingegneristico integrato, che consideri schermatura, sistemi di supporto e organizzazione dello spazio come parti di un unico sistema. Solo in questo modo la protezione radiologica diventa un elemento naturalmente incorporato nel gesto clinico, sempre disponibile e correttamente posizionata, e non un vincolo operativo percepito come esterno o accessorio.
5
La propagazione dei raggi X in una sala: è prevedibile?
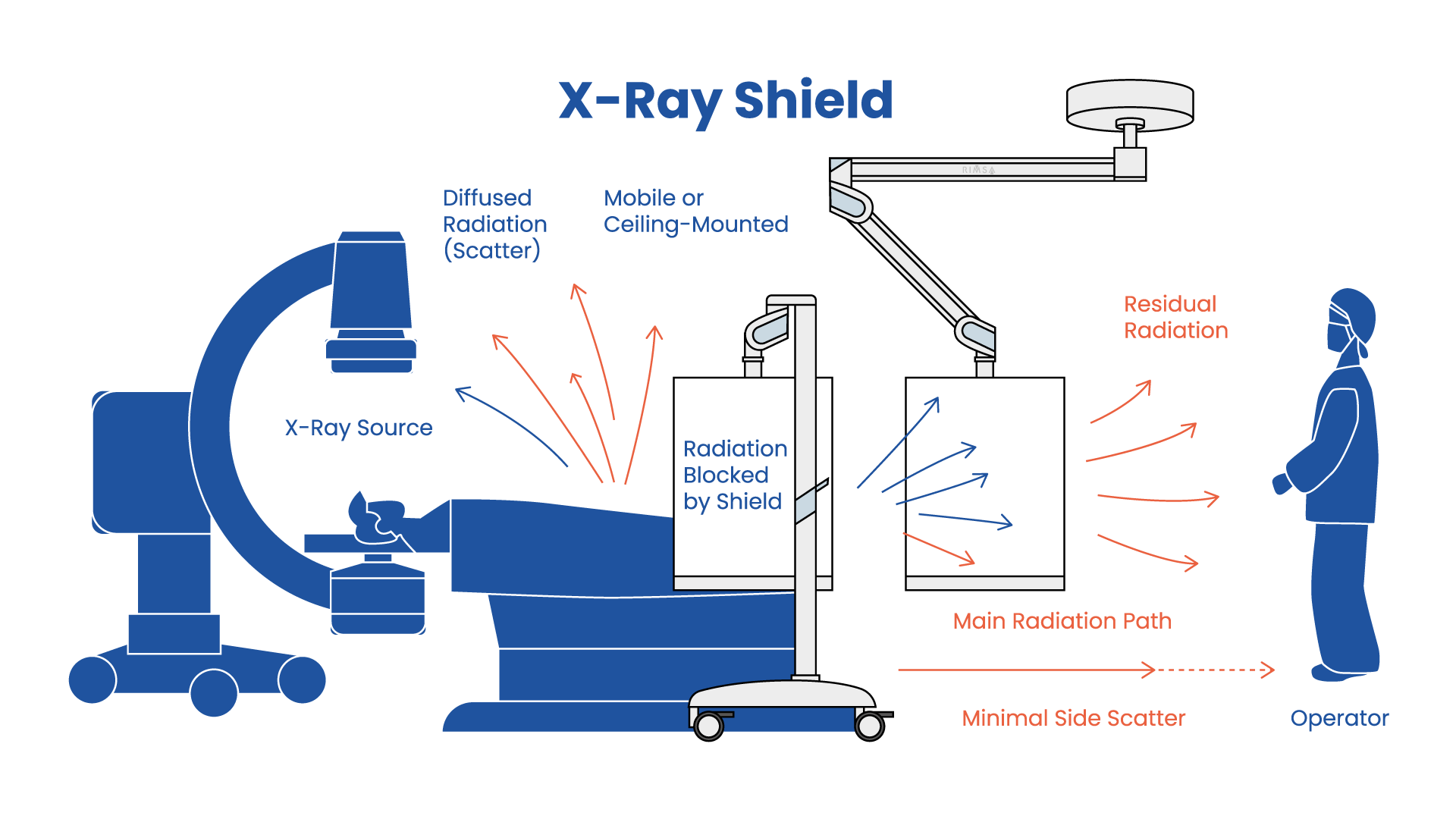
Si, la propagazione dei raggi X in una sala clinica è prevedibile entro margini ben noti, ed è proprio su questa prevedibilità che si fonda la progettazione delle schermature radiologiche.
Nelle procedure mediche, il contributo principale all’esposizione degli operatori non è il fascio primario, che è diretto verso il paziente e fortemente collimato, ma la radiazione diffusa (scatter radiation) generata dall’interazione dei raggi X con il corpo del paziente e con il tavolo. Questa radiazione diffusa si propaga prevalentemente:
- a partire dal paziente,
- con un’intensità massima nelle direzioni prossime al piano del fascio,
- con una distribuzione spaziale che dipende dalla geometria della sorgente, dal KVp e dalla posizione dell’operatore.
Numerosi studi dosimetrici mostrano che l’operatore è esposto in modo significativo solo in specifiche regioni dello spazio, tipicamente tra la sorgente, il paziente e la posizione di lavoro. Questo rende possibile intercettare la maggior parte della dose con schermature correttamente posizionate, senza dover chiudere completamente lo spazio.
Perché uno schermo radioprotettivo è adeguato (anche se "non chiude" la sala)?
Uno schermo radioprotettivo mobile o sospeso è efficace perché:
- intercetta la radiazione diffusa primaria, che rappresenta la quota dominante di dose per l’operatore;
- viene posizionato tra il paziente (sorgente di scatter) e l’operatore, ovvero lungo il percorso più probabile dei fotoni diffusi;
- riduce drasticamente l’intensità del campo radiativo prima che questo raggiunga il corpo dell’operatore, come descritto dalla legge di attenuazione.
Non è necessario schermare “tutto intorno”, perché la dose non è isotropa: diminuisce rapidamente con la distanza e con l’angolo rispetto al piano di emissione principale. In termini progettuali, la protezione efficace è direzionale, non volumetrica.
Le radiazioni possono arrivare "di lato" o da dietro?
In teoria sì, ma in misura molto ridotta.
La radiazione diffusa che raggiunge l’operatore lateralmente o posteriormente:
- ha già subito più interazioni (scatter multiplo),
- ha energia inferiore,
- contribuisce in modo marginale alla dose complessiva rispetto allo scatter diretto intercettato dallo schermo.
Per questo motivo, la normativa e la buona pratica non richiedono una “capsula schermata”, ma una protezione collettiva posizionata correttamente, integrata con:
- distanza dalla sorgente,
- ottimizzazione dei parametri di esposizione,
- uso residuale dei DPI dove necessario.
Perché la posizione conta più dello spessore
Uno schermo con piombo equivalente adeguato ma mal posizionato protegge poco.
Uno schermo correttamente posizionato, anche con spessori moderati (es. 0,5-1,0 mm Pb), può ridurre la dose all’operatore di ordini di grandezza, perché intercetta il campo radiativo prima che si disperda nello spazio.
È per questo che i sistemi:
- mobili su piantana,
- sospesi a soffitto con bracci articolati,
sono preferiti: consentono di mantenere la barriera sempre allineata alla sorgente di scatter, adattandosi alla posizione reale dell’operatore.
6
Verso ambienti di lavoro più sicuri e sostenibili
La transizione dalla protezione individuale a sistemi di protezione radiologica collettiva e mobili riflette un cambiamento più ampio nel modo di concepire la sicurezza in ambito sanitario. La radioprotezione diventa parte integrante della progettazione degli ambienti e dell’organizzazione dei processi, contribuendo a creare contesti di lavoro più sicuri, ergonomici e sostenibili.

